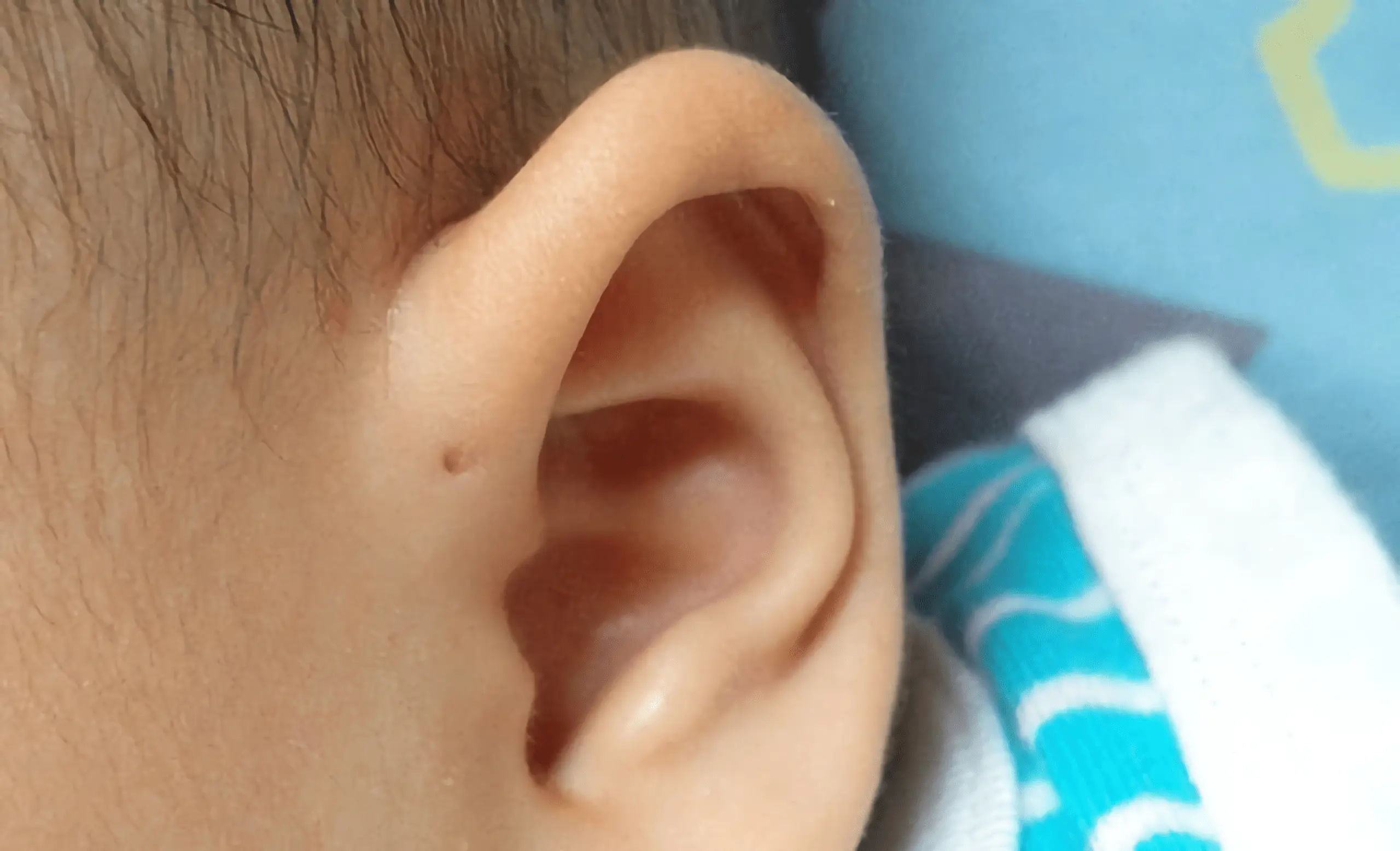
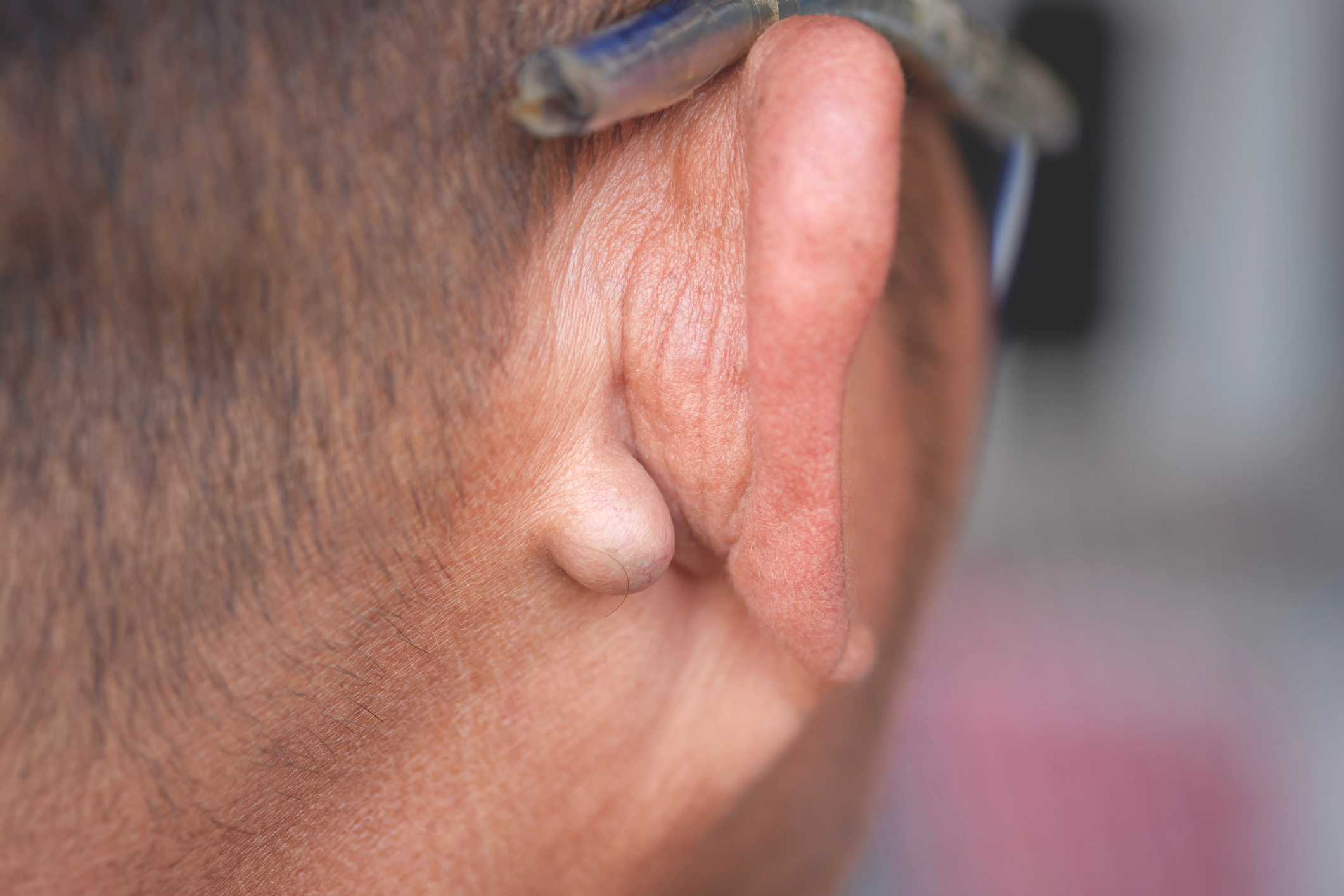
Przetoka przeduszna (łac. fistula preauricularis) nazywana także torbielą, dołkiem lub zachyłkiem, to wrodzona anomalia rozwojowa polegająca na obecności niewielkiego otworu, zagłębienia lub kanalika w skórze, w przedniej części małżowiny usznej – najczęściej w miejscu połączenia ucha z twarzą. Jest to pozostałość po nieprawidłowym zamknięciu struktur embrionalnych (kieszonek skrzelowych) w czasie rozwoju zarodkowego. Przetoka przeduszna może być bezobjawowa, ale w niektórych przypadkach ulega zakażeniom, prowadząc do stanów zapalnych, ropni lub tworzenia torbieli. Jeżeli występuje obustronnie, może to świadczyć o istnieniu innych wad rozwojowych np. ucha, słuchu, serca czy nerek.
Mechanizm powstawania przetoki przedusznej
- W okresie embrionalnym (około 4 — 6 tygodnia) rozwijają się łuki skrzelowe, które są strukturami odpowiedzialnymi za tworzenie wielu elementów głowy i szyi — małżowiny usznej, żuchwy, czy mięśni mimicznych.
- Pomiędzy łukami skrzelowymi znajdują się szczeliny skrzelowe. Pierwsza jest odpowiedzialna za tworzenie przewodu słuchowego zewnętrznego, natomiast inne szczeliny zanikają podczas embriogenezy.
- W przypadku przetoki przedusznej dochodzi do niepełnego zarośnięcia kieszonek w rejonie rozwijającej się małżowiny usznej. Pozostaje wąski kanał, który może otwierać się na powierzchnię skóry. Zwykle przetoka pojawia się jako mały otwór lub dołek w okolicy przedniej części małżowiny, w pobliżu miejsca połączenia chrząstki z tkanką miękką.
- Kanał przetoki może być krótki i płytki lub długi, rozgałęziony i głęboko przebiegający w tkankach miękkich.
Jest to wada wrodzona, która może występować jako izolowane zaburzenie lub być częścią bardziej złożonych zespołów genetycznych.
Przyczyny przetoki przedusznej
Przetoka przeduszna jest wadą wrodzoną, która wynika głównie z nieprawidłowego rozwoju struktur zarodkowych, takich jak łuki skrzelowe. Chociaż jej główne przyczyny są genetyczne, również czynniki środowiskowe mogą zwiększać ryzyko wystąpienia tej anomalii.
- Anomalie rozwojowe łuków skrzelowych. Przetoka przeduszna jest najczęściej efektem nieprawidłowego rozwoju łuków skrzelowych w czasie embriogenezy. W okresie rozwoju płodowego łuki skrzelowe tworzą struktury twarzy i szyi, w tym ucho zewnętrzne. Niepełne lub niewłaściwe połączenie fałdów skórnych podczas formowania małżowiny usznej może prowadzić do powstania przetoki.
- Predyspozycje genetyczne. Przetoka przeduszna może występować rodzinnie i być związana z dziedzicznymi mutacjami genów. W niektórych przypadkach jest przekazywana jako cecha autosomalna dominująca. Występowanie przetok w rodzinie zwiększa prawdopodobieństwo ich pojawienia się u potomstwa.
- Związki z zespołami genetycznymi. Przetoka przeduszna może być jednym z objawów zespołów genetycznych np. zespołu skrzelowo-uszno-nerkowego (BOR, ang. branchio-oto-renal syndrome), który powoduje wady w strukturach ucha, nerek i łuków skrzelowych.
- Przetoka przeduszna występuje z różną częstością w różnych populacjach. Jest relatywnie częstsza w niektórych rejonach świata (np. w Azji i Afryce), co może sugerować wpływ zarówno czynników genetycznych, jak i środowiskowych.
- Niedobory składników odżywczych. Niedobór kwasu foliowego, witamin i minerałów w diecie matki może zakłócać rozwój tkanek płodowych, w tym łuków skrzelowych.
- Ekspozycja na substancje teratogenne. Niektóre leki przyjmowane w czasie ciąży (np. talidomid, izotretynoina), spożywanie alkoholu, używanie narkotyków (kokaina czy amfetamina) mogą wpłynąć na rozwój struktur twarzy i układu słuchowego płodu.
- Zanieczyszczenie środowiska. Ekspozycja na toksyny środowiskowe (pestycydy, metale ciężkie), wysoki poziom zanieczyszczeń powietrza (np. pyłem PM2.5) wpływają negatywnie na rozwój płodowy.
- Choroby i infekcje u kobiety w ciąży. Infekcje (różyczka, cytomegalia czy wirus Zika), a także wysoka gorączka we wczesnych etapach ciąży zwiększają ryzyko anomalii w rozwoju zarodka.
- Przewlekły stres, palenie papierosów i urazy mechaniczne w trakcie ciąży także mogą zakłócić rozwój struktur twarzy dziecka.
Zakażenie przetoki przedusznej
Przetoka przeduszna zazwyczaj jest nieszkodliwa i przebiega bezobjawowo. Najczęstszym powikłaniem związanym z tą wadą wrodzoną jest zakażenie. Może wystąpić zarówno u dzieci, jak i dorosłych — wymaga interwencji medycznej.
Objawy są charakterystyczne dla stanu zapalnego i mogą różnić się intensywnością w zależności od stopnia infekcji:
- Zaczerwienienie skóry. Skóra wokół przetoki staje się czerwona, co jest wynikiem zwiększonego przepływu krwi w odpowiedzi na stan zapalny.
- Tkanki w okolicy przetoki mogą być opuchnięte, co świadczy o gromadzeniu się płynu w wyniku stanu zapalnego.
- Ból. Przetoka i otaczające tkanki stają się bolesne, szczególnie podczas dotykania, ruchu małżowiny usznej lub ucisku.
- Z przetoki może wydobywać się gęsta, żółtawa lub zielonkawa ropa o nieprzyjemnym zapachu, co świadczy o obecności infekcji bakteryjnej. Czasami wydzielina zawiera ślady krwi.
- Gorączka, osłabienie, złe samopoczucie, zwłaszcza jeśli zakażenie jest bardziej zaawansowane.
- Powiększenie okolicznych węzłów chłonnych.
W przypadku wystąpienia takich objawów należy niezwłocznie skonsultować się z lekarzem. Szybka interwencja pozwala uniknąć niebezpiecznych dla zdrowia powikłań.
Drobnoustroje odpowiedzialne za zakażenie to głównie staphylococcus aureus (gronkowiec złocisty) i streptococcus pyogenes (paciorkowiec ropotwórczy). Bakterie mogą dostać się do przetoki przez uszkodzenia skóry, a sprzyja im nagromadzenie wydzieliny.
- Zablokowanie kanału przetoki. Zatkanie otworu przetoki (np. przez złuszczony naskórek, łój czy brud) powoduje gromadzenie się materiału organicznego, który stanowi idealne środowisko dla rozwoju drobnoustrojów.
- Urazy mechaniczne. Uszkodzenie przetoki lub skóry w jej okolicy, np. podczas czesania włosów, noszenia biżuterii lub okularów bądź mycia i czyszczenia uszu w nieodpowiedni sposób. Takie drobne urazy ułatwiają wnikanie bakterii.
- Infekcje skóry w okolicy przetoki np. czyraki, mogą się rozprzestrzenić i objąć przetokę.
- Długotrwała ekspozycja na wilgoć (np. w wyniku pocenia się lub niedokładnego osuszania po kąpieli) sprzyja rozwojowi bakterii.
- Kontakt z zanieczyszczoną wodą (np. podczas pływania w jeziorach, rzekach czy basenach).
Przetoka przeduszna — diagnoza i leczenie zakażenia
Lekarz zazwyczaj stawia diagnozę na podstawie opisu objawów i historii problemów związanych z przetoką. Ocenia wygląd przetoki i otaczających tkanek oraz pobiera wymaz w celu identyfikacji drobnoustrojów odpowiedzialnych za zakażenie. USG stosuje się przypadku podejrzenia ropnia lub głębokiego zakażenia.
Leczenie zależy od stopnia zaawansowania infekcji oraz występujących objawów. Może obejmować zarówno metody zachowawcze, jak i interwencje chirurgiczne w przypadku poważnych powikłań.
- Oczyszczenie przetoki. Usunięcie przez lekarza ropy, złuszczonego naskórka lub innych zanieczyszczeń.
- Stosowanie preparatów dezynfekujących pomaga zmniejszyć liczbę bakterii i zapobiega dalszemu rozprzestrzenianiu się infekcji.
- Antybiotykoterapia miejscowa. W przypadku łagodnych infekcji można zastosować maści antybiotykowe aplikowane bezpośrednio na przetokę lub jej okolicę.
- Antybiotykoterapia ogólnoustrojowa. Stosowana w przypadku umiarkowanych lub ciężkich infekcji. Czas leczenia trwa zazwyczaj 7 – 14 dni, w zależności od ciężkości zakażenia.
- Drenaż ropnia. W przypadku powstania ropnia konieczny jest jego chirurgiczny drenaż. Zabieg wykonywany jest w znieczuleniu miejscowym lub ogólnym i polega na nacięciu ropnia, opróżnieniu go z ropy oraz dokładnym oczyszczeniu.
- Leczenie chirurgiczne. Jest rozważane w przypadku nawracających zakażeń, przewlekłego stanu zapalnego lub powikłań. Polega na chirurgicznym usunięciu przetoki wraz z jej kanałem. Zabieg wykonywany jest w znieczuleniu miejscowym lub ogólnym przez laryngologa albo chirurga.
- Leki przeciwbólowe i przeciwzapalne. Stosowane w celu złagodzenia bólu i zmniejszenia stanu zapalnego.
- Ciepłe okłady. Ułatwiają odpływ wydzieliny i łagodzą ból.
W przypadku ciężkiej infekcji z rozprzestrzenieniem na inne tkanki (np. ropowica, zapalenie węzłów chłonnych, sepsa) może być konieczna hospitalizacja, a w razie podejrzenia zespołu genetycznego lub wrodzonych wad rozwojowych — konsultacja genetyczna. Warto pamiętać, że wczesne podjęcie leczenia zapobiega powikłaniom.
Możliwe powikłania przetoki przedusznej
Zakażenie to najczęstsza komplikacja związana z przetoką przeduszną. Gdy nie jest odpowiednio leczone, może dojść do powikłań skutkujących poważnymi chorobami.
- Ropowica. Rozległy stan zapalny tkanki łącznej, który może rozwijać się w wyniku nieleczonego zakażenia przetoki. Szybko rozprzestrzenia się na inne tkanki, prowadząc do poważnego zakażenia wymagającego leczenia szpitalnego.
- Powstanie ropnia głębokiego. Wyczuwalny, bolesny guzek w okolicach przetoki, który często wymaga chirurgicznego drenażu.
- Zakażenie może przejść na tkanki ucha zewnętrznego, powodując zapalenie ucha zewnętrznego.
- Sepsa. W skrajnych przypadkach zakażenie przetoki może przerodzić się w ogólnoustrojową infekcję krwi. Sepsa jest stanem bezpośredniego zagrożenia życia, wymagającym intensywnej terapii i antybiotykoterapii dożylnej.
- Na skutek nawracających infekcji może dojść do przewlekłego stanu zapalnego, który uszkadza okoliczne tkanki powodując trwałe zmiany anatomiczne w okolicy przetoki i ucha.
Podsumowanie
Przetoka przeduszna jest wrodzoną anomalią rozwojową występującą w okolicy małżowiny usznej, której przyczyną jest niepełne połączenie struktur zarodkowych w trakcie embriogenezy. Stan ten jest zazwyczaj bezobjawowy i nie stanowi bezpośredniego zagrożenia zdrowotnego — nie jest konieczna interwencja medyczna. Jednak w niektórych sytuacjach może dojść do powikłań, takich jak zakażenie, przewlekłe zapalenie, powstanie ropnia czy torbieli. W przypadku zakażenia stosuje się antybiotykoterapię miejscową lub ogólnoustrojową, a gdy powstaje ropień — wykonuje się jego chirurgiczny drenaż. W razie nawracających zakażeń lub przewlekłych stanów zapalnych zaleca się całkowite chirurgiczne usunięcie przetoki. Regularna higiena oraz unikanie urazów w okolicy przetoki mogą pomóc w zapobieganiu infekcjom.